История этого редкого заболевания берет свои истоки в 1961 году. Тогда молодой, но подающий надежды врач-педиатр Томисаку Кавасаки уже работал в Японском медицинском центре Красного Креста в Токио, и в тот год он впервые столкнулся с прежде никому не известной болезнью у детей. В один из дней к нему в больницу поступил четырехлетний мальчик со странным сочетанием симптомов: лихорадка, сыпь, шелушение на коже, воспаленные от конъюнктивита глаза, распухшие лимфоузлы на шее и ярко-красный («клубничный») язык. Мальчику оказали медицинскую помощь, и вскоре он выздоровел. Но ни сам Кавасаки, ни его коллеги по всему миру до сих пор не разгадали секрет странной болезни.
Сегодня врачи сразу нескольких стран переживают за дальнейшую жизнь сотен внезапно заболевших этим недугом пациентов. Уже спустя несколько месяцев после начала коронавирусной пандемии практически одновременно поступили тревожные данные от врачей из США и нескольких стран Европы: резко увеличилось число госпитализированных с подозрением на синдром Кавасаки.
В Англии зафиксировали около 200 случаев с различными симптомами и степенью тяжести ПМВС (детский многосистемный воспалительный синдром, вызывающий у детей высокую температуру 38,5°C и выше). В итальянском регионе Бергамо обнаружили увеличение количества случаев синдрома Кавасаки в 30 раз.
В американском штате Нью-Йорк за последние месяцы зафиксировали 102 новых случая, а всего по стране их насчитали 164 в 17 штатах. Трое из заболевших в США детей скончались. Как отметили врачи, у них был положительный тест на коронавирус. COVID-19 выявили и у многих других маленьких пациентов с симптомами синдрома Кавасаки. Губернатор Нью-Йорка Эндрю Куомо отметил, что в большинстве выявленных случаев синдрома у пациентов течение коронавирусной инфекции проходило бессимптомно.
При этом медспециалисты пока не спешат утверждать, что это именно синдром Кавасаки, они осторожно называют эти воспаления Kawasaki-like syndrome — похожим на Кавасаки синдромом.
«То, что мы имеем сейчас у детей, перенесших коронавирус, — это не болезнь Кавасаки в чистом виде, это Кавасаки-подобный синдром (или мультисистемный воспалительный синдром (МВС), временно ассоциированный с COVID-19», — говорят врачи.
Почему именно дети?
По наблюдениям медиков, синдром Кавасаки могут провоцировать вирусные или бактериальные инфекции.
Достоверно установили, что в качестве инфекционного агента, провоцирующего фактора или, если угодно, «триггера» такие агенты, как вирус Эпштейна-Барра (вирус герпеса человека 4-го типа, один из самых распространенных вирусов в мире), стафилококк, стрептококк, парвовирус (вызывает в том числе сыпь, артрит, повреждение сердечной мышцы). В этой ситуации коронавирус тоже может влиять на развитие заболевания. Причем, как доказано, синдром Кавасаки может быть спровоцирован как одним агентом, так и сочетанием нескольких.
До пандемии COVID-19 было опубликовано даже несколько исследовательских работ, предполагающих, что другие виды коронавируса могут вызывать болезнь Кавасаки.
Но если коронавирус является одной из причин, вызывающих массовое проявление этого синдрома, то почему именно дети иначе реагируют на коронавирус?
Согласно некоторым гипотезам, которые выдвинули ученые, для многих инфекционных заболеваний существует так называемая U-образная кривая риска. Это означает, что наиболее уязвимыми для вирусов являются молодая и пожилая части населения. В отличие от многих вирусов COVID-19 отклоняется от этой «траектории» — считается, что дети меньше подвержены риску заражения коронавирусной инфекцией, и в основном они являются «носителями». Однако, как предполагают исследователи, именно бессимптомное течение болезни у малышей может после вылиться в такое осложнение, как синдром Кавасаки.
По одной из выдвинутых теорий легкие детей содержат меньшее количество рецепторов АПФ2. Это фермент, который участвует в транспорте аминокислот, но в то же время является точкой входа в клетку некоторых коронавирусов, в том числе и SARS-CoV-2, являющегося возбудителем COVID-19. Предполагается, что инфекция SARS-CoV-2 может подавлять АПФ2, что приводит к отеку легких и миокардиту.
Другая теория полагает, что по неизвестной причине дети младшего возраста не имеют агрессивного иммунного ответа, известного как «цитокиновый шторм». У взрослых он проявляется в виде чрезмерной реакции иммунной системы на вирус, которая перетекает в развитие сильных воспалительных процессов с поражением как легких, так и печени с почками. Детская иммунная система в отличие от взрослой еще не сформировалась, и в первые годы жизни дети не имеют такого же устойчивого иммунного ответа, как взрослые. Поэтому иногда организм ребенка реагирует на этот вирус иначе, вызывая состояние, похожее на болезнь Кавасаки. В апреле исследователи в Великобритании и нескольких европейских странах с большим количеством случаев COVID-19 установили, что новый воспалительный синдром у детей, хотя и похож в общих чертах на болезнь Кавасаки, но имеет новое происхождение и отличается особенно сложным течением.
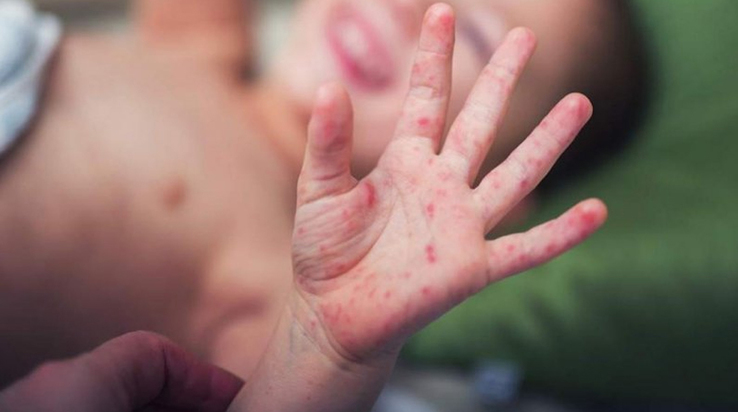
В большинстве последних случаев наступает воспаление кровеносной системы по всему телу. Часто это сопровождается рвотой и диареей. Самый явный признак — покрытая красными пятнами кожа, результат разрывов мелких сосудов. Их стенки отмирают. На языке медиков это называется некротическим васкулитом. Иногда доходит до тяжелого поражения сердца, мозга, желчного пузыря. Этот синдром повреждает коронарную артерию таким образом, что по мере роста ребенка артерия не растет соответственно. Это приводит к уменьшению количества крови, которая может достичь сердца, и итог этого явления очевиден.
Болезнь, «похожая на синдром Кавасаки», в отличие от известного синдрома Кавасаки чаще поражает детей старшего возраста. От девяти лет и старше. Врачи обратили внимание на то, что, к примеру, в Нью-Йорке почти треть заболевших детей (29 процентов) в возрасте от пяти до девяти лет, почти столько же пациентов — подростки. В Бергамо, что находится на севере Италии, возраст заболевших варьируется от двух до 15 лет. Хотя прежде считалось, что синдрому Кавасаки подвержены дети лишь до восьми лет.
Также анализы крови пациентов с новым видом синдрома показывают больше маркеров воспаления сердечных ферментов. Это указывает на то, что сердце находится в состоянии перегрузки.
Раньше считали — несмотря на то, что этим недугом заболевают люди самых разных национальностей, особенно ему подвержены этнические японцы и представители других народов Азии. Это предполагало роль наследственного фактора. Тем не менее сегодня это предположение опровергли, так как теперь в шести-семи диагностируемых случаях синдрома Кавасаки из десяти носители недуга не являются представителями азиатских этнических групп. Наследственные предпосылки заболевания у них также не выявили.
А как у нас?
Казахстан оказался в числе мировых лидеров по приросту зараженных коронавирусом. По темпам распространения пандемии он опередил Австралию, Парагвай, Малави, Хорватию, Намибию и Ботсвану. Как сообщает издание The New York Times, заражаемость коронавирусом в РК в сотни раз выше, чем в других проблемных странах. В связи с этим в нашей стране также замечен всплеск заболеваемости новым синдромом Кавасаки. Сейчас он обнаружен у 11 детей. Двоим из них нет и пяти лет, остальные девять младше 17. Трое из них уже получили помощь в НурСултане. Врачи уже констатировали их полное выздоровление и отправили маленьких пациентов домой. Один ребенок находится под наблюдением медиков. Еще восемь детей с синдромом Кавасаки проходят курс лечения в различных городах страны. В их числе Алматы, Актобе и Караганда.
Так как же диагностируют синдром, похожий на Кавасаки, в Казахстане и как вовремя оказать ребенку помощь при его обнаружении.
Об этом журналистам рассказала председатель правления Национального научного центра педиатрии и детской хирургии, главный педиатр Министерства здравоохранения, доктор медицинских наук Риза Боранбаева.
По ее словам, симптомы появляются примерно через 1-3 недели после того, как ребенок переболел коронавирусом и выздоровел. Как правило, в таких случаях ПЦР-тест уже бывает отрицательным, у ребенка появляются антитела к коронавирусу. Первое, на что должны обратить внимание родители при выявлении болезненных симптомов синдрома, похожего на Кавасаки, у ребенка: резкое значительное повышение температуры тела выше 38 градусов, лихорадка. Она может продолжаться в течение суток и более. На теле может появиться сыпь — пятнистая, папулезная. Сыпь может быть на лице, конечностях, туловище, практически по всему телу. Также могут наблюдаться конъюнктивит, увеличение лимфоузлов. Характерный признак — красный, почти малиновый язык и опухшие ярко-алые губы, покрытые трещинами. Синдром может привести к поражению желудочно-кишечного тракта, появляются боли в животе, рвота, тошнота, диарея. Иногда может быть похоже на признаки аппендицита. Встречаются также другие нарушения органов: кардиологические, почечные, гематологические.
«При подозрении на этот синдром родителям необходимо обратиться к участковому врачу или педиатру. С этим синдромом дети обязательно должны быть госпитализированы. Причем они уже не заразны коронавирусом, и поэтому их госпитализируют в обычную детскую больницу, где проведут дифференциальную диагностику и полный набор исследований. Исследования могут включать биохимический анализ крови, контроль гемостаза, коагулограмму, эхокардиограмму, ЭКГ, УЗИ, рентген грудной клетки или КТ, потому что у таких детей могут быть симптомы дыхательной недостаточности и развитие пневмонии. Все зависит от тяжести течения заболевания», — объясняет доктор медицинских наук.
Что касается лечения этих симптомов, то терапия при Кавасаки-подобном синдроме схожа с терапией при уже известной болезни Кавасаки из-за схожести по течению. Применяют высокодозные иммуноглобулины внутривенно, аспирин, гормоны. Не обязательно эти препараты назначают вкупе, лечение зависит от того, какие симптомы превалируют. Иногда клинически воспаление не проявляется, но может быть обнаружено в анализах крови.
В случае если ребенок будет вовремя госпитализирован, синдром может пройти без каких-либо осложнений. Все зависит от того, на каком этапе диагностирована болезнь. Если заболевание не лечить, оно может самостоятельно пройти в течение примерно двух недель, но при этом коронарные артерии останутся поврежденными. Самое серьезное осложнение при Кавасаки-подобном синдроме — развитие токсико-септического шока. Чтобы не довести ребенка до такого состояния, необходима своевременная помощь. Главное — вовремя обратиться к специалистам.





















